典型病例
高龄心脏病合并多器官病变患者诊疗经验
1、病情简介
患者,男性,80岁,因间断胸痛1年半,喘憋1年,加重1个月入院。患者1年半前无明显诱因出现左侧胸痛,与活动、情绪、进食无明显关系,多为左胸部点状刺痛,部位不固定,无放射痛,持续数分钟至1?2h不等,可自行缓解,未予诊治。患者1年前“上感”后出现喘憋,不能平卧就诊,考虑“急性左侧心力衰竭”,给予强心、利尿、扩血管治疗,并予呼吸机辅助通气,患者症状渐好转,脱离呼吸机。此后患者活动耐量小,轻度活动即出现胸闷、喘憋,休息后好转。1个月前喘憋加重,不能耐受活动,需卧床,存时在静息状态发作胸闷、气短,夜间不能平卧,入院治疗。
既往史:发现心尖部病理性杂音50余年,慢性支气管炎30余年,高脂血症9年,非胰岛索 依赖型糖尿病6年,持续性心房纤颤1年半,无脑梗死或短暂性脑缺血发作史。
2、相关检查
入院查体:脉搏95/min,血压90/60mmHg,BMI 16.6 kg/m2,半卧位,颈静脉充盈,双肺 闻及湿啰音,心尖部可触及收缩期震颤,心界向左下扩大,心律不齐、心音强弱不等,二尖瓣区可闻及4/6级收缩期杂音、性质粗糙、向胸骨旁传导,此外还可闻及心尖部收缩期杂音向左腋下传导、性质柔和,肝、脾不大,双下肢无水肿。
辅助检查:ECG示心房纤颤,V3-5导联ST段压低0.1?0.2mV,Ⅱ、Ⅲ、aVF导联ST段压 低0.1mV伴T波倒置;X线胸片示心脏扩大(图1);静态心肌显像:左心室下壁后部和后壁AMI或严重缺血;UCG示二尖瓣前叶体部裂隙伴中至重度关闭不全,二尖瓣轻度关闭不 全,左心房、左心室扩大,左心房前后径5.14cm,左心室舒张前后径5.71cm,收缩末前后径4.13cm,LVEF 50% ;CAG示三支病变,左主干开口斑块浸润,前降支(LAD)近段狭窄90%,回旋支的高位钝缘支近段完全闭塞,右冠状动脉(RCA) 自近段完全闭塞,自LAD至RCA 2? 3级侧支循环;肾脏Cr清除率(Ccr)29.06ml/min;肾动脉造影示:左、右肾动脉开口均见>80%?90%狭窄,应用硝酸甘油后狭窄无变化;Holter示心房颤动(39?159/min,平均72/ min),可见室性期前收缩143次/23hr+,大于2s的长间歇70个/23hr+,最长2.48s。
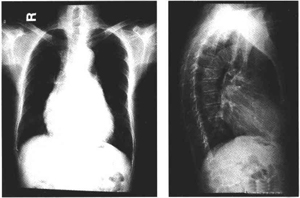
图1 X线胸片示心脏扩大
3、诊断
①冠心病,心房纤颤,心脏扩大,心功能Ⅲ?IV级;②二尖瓣前叶裂隙,二尖瓣中至重度关闭不全;③双肾动脉狭窄;④慢性支气管炎;⑤高脂血症;⑥非胰岛素依赖型糖尿病。
4、治疗的方案
①因患者及家属拒绝外科手术,予介入治疗进行冠状动脉血运重建,RCA和 LAD分次置入支架;②冠心病的药物治疗,阿司匹林和氯吡格雷抗血小板聚集,β-受体阻滞药降低心肌耗氧量,他汀类药物;③治疗心力衰竭,利尿药,β-受体阻滞药,地高辛;④左、右肾动脉分别置入支架;⑤心房纤颤治疗,β-受体阻滞药和地高辛控制的心室率。
5、随访与复查
1年随访时,患者未冉发作胸痛,喘憋好转,活动耐量改善,可耐受日常活动,生活自理。
体检:双肺啰音消失,二尖瓣区仍可闻及4/6级收缩期杂音,以向胸骨旁传导为主,复查静态心肌显像提示心肌缺血范围明显缩小,UCG提示二尖瓣关闭+全反流程度减轻,LVEF上升至57%,冠状动脉及肾动脉造影从查示支架内血流通畅、未见新病变。肾脏Ccr升至42.58ml/ min。冠脉造影及肾动脉造影结果见图2?图7。
6、讨论
患者本身的特点,高龄、消瘦和肾功能不全严重影响了治疗方法的选择。本例患者临床并未出现典型心绞痛,症状主要与心功能不全有关。由于多种疾病并存,病情复杂,治疗存治疗一些矛盾之处,很难确定治疗方案,充分体现了老年心血管病的特点。该病例值得大家讨论:
1)患者为慢性房颤,存在多种栓塞的高危因素,从指南的建议上需要使用华法 林抗凝治疗。但该患者在治疗过程中,仅使用了阿司匹林和氯吡格雷抗血小板治疗,未采用华法林进行防栓治疗,原因是什么?
2)患者査体时发现的心尖部杂音是什么原因引起的?二尖瓣反流与什么原因有关?
3)该患者的诊疗经过为我们提供了哪些经验?